| Fractura de meseta tibial | ||
|---|---|---|
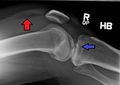
 Una fractura de meseta tibial severa | ||
La fractura de meseta tibial es una fractura de hueso en la continuidad del hueso que ocurre en la parte próxima a la tibia o espinilla llamada meseta tibial; afectando la articulación de la rodilla, la estabilidad y el movimiento. La meseta tibial es indispensable en el soporte del peso en el área localizada en la extremidad superior de la tibia y está compuesta de dos cóndilos cóncavos (cóndilo medial y cóndilo lateral) separados por una eminencia intercondílea y las zonas inclinadas al frente y detrás de ella. Se puede dividir en 3 áreas: la meseta tibial medial (la parte de la meseta tibial que está más cerca del centro del cuerpo y que contiene el cóndilo medial), la meseta lateral (la parte de la meseta tibial que está más alejada del centro del cuerpo y que contiene el cóndilo lateral) y la meseta tibial central (localizada entre las mesetas lateral y medial y que contiene la eminencia intercondílea). Dependiendo del patrón de la lesión, estas pueden estar enfocadas a la tibia o puede haber lesión de tejido suave significativa al igual que lesiones de meniscos y ligamentos en la rodilla. Aun así, una fractura de meseta tibial estándar implica ya sea una interrupción cortical, depresión o desplazamiento de las superficies articulares de la tibia proximal pero sin implicar una lesión a la cápsula o a los ligamentos de la rodilla.
La causa suele ser un trauma, como una caída o una colisión de un vehículo de motor. Los factores de riesgo incluyen osteoporosis y ciertos deportes como el esquí. El diagnóstico generalmente se sospecha en función de los síntomas y se confirma con rayos X y una tomografía computarizada. Es posible que algunas fracturas no se vean en las radiografías simples.
El dolor se puede controlar con AINE, opioides y entablillado. En aquellos que por lo demás están sanos, el tratamiento generalmente es mediante cirugía. Ocasionalmente, si los huesos están bien alineados y los ligamentos de la rodilla están intactos, las personas pueden recibir tratamiento sin cirugía. Representan aproximadamente el 1% de los huesos rotos.[1] Ocurren más comúnmente en hombres de mediana edad y mujeres mayores.
En la década de 1920 fueron llamados "fracturas de defensa" debido a su asociación con personas que fueron atropelladas por un vehículo motorizado mientras caminaban.[2]
Signos y síntomas
Las fracturas de meseta tibial normalmente presentan derrame de rodillas, hinchazón de los tejidos blandos de la rodilla e incapacidad para soportar peso. La rodilla puede estar deformada debido al desplazamiento y/o fragmentación de la tibia, lo que puede ocasionar la pérdida de su apariencia estructural normal. La sangre en los tejidos blandos y en la articulación de la rodilla (hemartrosis) puede ocasionar hematomas y una sensación abultada de la articulación. Debido a la proximidad de la meseta tibial con importantes estructuras vasculares (ej. Arterias, venas) y neurológicas (ej. Nervios como el perineo y tibial), estas pueden resultar lesionadas en este tipo de fracturas. Un examen cuidadoso de los sistemas neuromusculares es imperativa. Una complicación seria de las fracturas de meseta tibial es el síndrome compartimental, durante el cual la hinchazón provoca compresión de los nervios y los vasos sanguíneos dentro de la pierna y puede llevar ultimadamente a la necrosis o muerte celular de los tejidos de la pierna.
Causas
Las fracturas de meseta tibial se pueden dividir entre fracturas de baja energía o de alta energía. Las fracturas de baja energía son comunes en mujeres mayores debido a los cambios óseos por osteoporosis y son típicamente fracturas deprimidas. Las fracturas de alta energía son comunes en los accidentes de vehículos motorizados, caídas y lesiones relacionadas con los deportes. Estas son las causas más comunes de fracturas de la meseta tibial en individuos jóvenes.
Mecanismo
Las fracturas de la meseta tibial son causadas por una fuerza varo (angulación hacia adentro) o valgo (angulación hacia afuera) combinada con una carga axial o peso soportado en la rodilla. La clásica situación en la que se describe es cuando un carro golpea a la rodilla fija de peatón. Aun así, la mayoría de este tipo de fracturas ocurren en vehículos de motor o caídas. La lesión puede ser debido a una caída desde una altura en la que la rodilla es forzada a un varo o valgo. El cóndilo tibial es aplastado o partido por el cóndilo femoral opuesto, el cual permanece intacto. La anatomía de la rodilla provee una manera de predecir porque ciertos tipos de fracturas ocurren más a menudo que otras. La meseta medial es más grande y significativamente más fuerte que la meseta lateral. De igual manera, hay un valgo natural o angulación hacia fuera que se alinea con la extremidad, la cual junto con el valgo de la fuerza del impacto termina por lesionar la meseta lateral. Esto explica cómo el 60% de las fracturas de meseta involucran a la meseta lateral, 15% a la meseta medial y 25% lesiones bicondileas. Rompimientos parciales o totales de ligamentos ocurren en un 15-45%, lesiones de menisco en un 5-37% de todas las fracturas de meseta tibial.
Diagnóstico
En todas las lesiones a la meseta tibial es imperativo efectuar radiografías (generalmente llamados rayos X). Las tomografías computarizadas no son siempre necesarias pero algunas veces son indispensables para evaluar el grado de fractura y determinar un plan de tratamiento que no sería posible con simples radiografías. Las imágenes de resonancia magnética son la modalidad de diagnóstico preferidas cuando se sospechan fracturas de menisco, ligamentos y/o tejidos. La angiografía-TC debe ser considerada si existe una alteración de los pulsos distales o cuando exista preocupación de una lesión arterial.
-
Lipohermatrosis (presencia de grasa y sangre provenientes de la médula ósea en el espacio de la articulación después de una fractura interarticular) visto con Rayos-X en una persona con una leve fractura de meseta tibial.
-
Lipohermatrosis debida a una fractura de meseta tibial
-
Reconstrucción 3D de una imagen CT de una fractura de meseta tibial
-
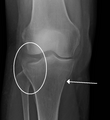
Fractura de meseta tibial leve en vista con Rayos X AP en la rodilla
-
Lipohermatrosis debida a una fractura de meseta tibial
-
Una fractura de meseta tibial vista con rayos-X
Clasificación
Los médicos utilizan clasificaciones para evaluar el grado de lesión, el plan de tratamiento y dar un pronóstico. Se han desarrollado múltiples clasificaciones de las fracturas de meseta tibial. Actualmente, el sistema de clasificación Schatzker es el más ampliamente aceptado y utilizado. Está compuesto por 6 tipos de fractura condilar clasificadas por patrón de fractura y anatomía de los fragmentos. Cada aumento numérico en el tipo de fractura indica un aumento en la gravedad de la lesión. La gravedad de la lesión se correlaciona con la cantidad de energía aplicada al hueso al momento de la lesión y el pronóstico
La clasificación de Schatzker para fracturas de meseta tibial:
- Tipo I = Fractura de meseta tibial lateral sin depresión.
Es una fractura en forma de cuña e implica una división vertical de la meseta tibial lateral. Usualmente es el resultado de una lesión de baja energía en individuos jóvenes con mineralización normal. Puede ser ocasionada por una fuerza valgo combinada con una carga axial que provoca que el cóndilo lateral femoral se impacte con la superficie articular de la meseta tibial. Representa el 6% de todas las fracturas de meseta tibial.
- Tipo II = Fractura de meseta tibial lateral con depresión
Esta es una combinación de una fractura por escisión y compresión que implica una división vertical del cóndilo lateral combinado con depresión de la parte del cóndilo adyacente que soporta la carga. Causada por una fuerza valgo en la rodilla; es una lesión de baja energía, comúnmente vista en individuos de más de 40 años con cambios por osteoporosis en los huesos. La más común y representa el 75% de las fracturas de meseta tibial. Hay un 20% de riesgo de lesiones de distracción al ligamento colateral medial. Puede incluir una lesión por distracción al ligamento colateral lateral o al ligamento anterior cruzado.
- Tipo III = Depresión focal de la superficie articular sin división asociada
Esta es una fractura ocasionada por compresión pura a la meseta tibial lateral o central en la cual la superficie articular de la meseta tibial presenta una depresión y es impulsada por fuerzas axiales hacia la metáfisis de la tibia lateral. Una lesión de baja energía, estas fracturas son más frecuentes en las personas de 40 y 50 años con cambios por osteoporosis en los huesos. Son extremadamente raras. Pueden ser divididas en dos subtipos: IIIA Fractura de la meseta tibial lateral por compresión y IIIB Fractura de la meseta central tibial por compresión. Pueden ocasionar inestabilidad de la articulación.
- Tipo IV = Fractura de meseta tibial medial, con o sin depresión, puede implicar espinas tibiales; lesiones de tejidos suaves asociadas.
Esta es una fractura de meseta tibial central con o sin depresión. Usualmente es el resultado de una lesión de alta energía e implica una fuerza varo con carga axial en la rodilla. Representa el 10% de todas las fracturas de meseta tibial. Hay un alto riesgo de daño a la arteria poplítea y nervio perineo, por lo cual tiene un peor pronóstico. Puede incluir lesiones de distracción al ligamento colateral lateral, dislocación/fractura del peroné, esquina posterolateral.
- Tipo V = Fractura de meseta tibial bicondílea
Consiste en una fractura dividida de la meseta lateral y medial tibial. Usualmente es el resultado de una lesión de alta energía con un complejo mecanismo de fuerzas varo y valgo que actúan sobre la meseta tibial. Puede implicar lesiones al ligamento anterior cruzado y a los ligamentos laterales. Representa el 3% de las fracturas de meseta tibial.
- Tipo VI = Fractura de meseta tibial con discontinuidad diafisiaria
La característica principal de este tipo de fracturas es una fractura transversal subcondilar con la disociación de la metáfisis de la diáfisis. El patrón de la fractura de los cóndilos es variable y todos los tipos de fractura pueden ocurrir. Esta es una lesión de alta energía con un complejo mecanismo que incluye fuerzas varo y valgo. Hasta un 33% de estas fracturas pueden ser expuestas, usualmente con lesiones extensas al tejido suave y riesgo de síndrome compartimental. Representa un 20% de todas las fracturas de meseta tibial.
Tratamiento

El tratamiento está enfocado en lograr una articulación estable, alineada, móvil e indolora y en minimizar el riesgo de osteoartritis post-traumática. Para lograr esto, los médicos consideran planes operativos y no-operativos basados en el criterio formado por las características del paciente, la gravedad de la lesión, el riesgo de complicaciones, la depresión y desplazamiento de la fractura, el grado de lesión a los ligamentos y meniscos y el grado de riesgo vascular y neurológico. Para los primeros tratamientos, se debe realizar tracción de manera temprana en la sala. Puede ser tracción cutánea o esquelética. Depende del peso del paciente y de la estabilidad de la articulación. Se introducen tornillos de Schantz sobre el calcáneo y deben ser introducidos del lado medial al lateral. Una vez que la condición sea estable, el plan definitivo deberá reforzar la galvanoplastia y el tornillo de compresión de fijación.
Epidemiología
Las fracturas de meseta tibial constituyen un 1% de todas las fracturas. El pico de edad en hombres es de 30-40 años y en mujeres de 60-70. Aproximadamente la mitad de los pacientes que sufren una fractura de meseta tibial tienen más de 50 años
Referencias
- ↑ «Fractures of the Proximal Tibia (Shinbone) - OrthoInfo - AAOS». www.orthoinfo.org. Consultado el 3 de agosto de 2020.
- ↑ Bracker, Mark D. (28 de marzo de 2012). The 5-Minute Sports Medicine Consult (en inglés). Lippincott Williams & Wilkins. ISBN 978-1-4511-4812-1. Consultado el 3 de agosto de 2020.
- Solomon, Apley's trauma and orthopaedics, eighth edition.
- Clifford R. Wheeless III, MD. Wheeless' Textbook of Orthopaedics. Duke University Medical Center's Division of Orthopedic Surgery. Data Trace Internet Publishing, LLC http://www.wheelessonline.com
- K. Markhardt, MD. Schatkzker Classification of Tibial Plateau Fractures: Use of CT and MR Imaging Improves Assessment. Radiographics 2009.
- G. Scuderi, A. Tria The Knee: A Comprehensive Review. 1 edition, 2010. World Scientific Publishing Company
- B. Barrow Tibial Plateau Fractures: Evualuation with MR Imaging. Radiographics 1994.
- H. Skinner, M. Fitzpatrick. Lange Current Essentials: Orthopedics 2008. The McGraw-Hill Company.